
2012年に同賞を受賞したのは、京都大学iPS細胞研究所の山中伸弥教授だが、山中教授はなぜ研究者になろうと決めたのか。そして、どのようにしてiPS細胞の発明に至ったのか。
2019年8月22日、科学技術振興機構(JST)のイベント「『国際科学オリンピック日本開催』シンポジウム」にて、再生医療の現状をまじえつつ、「発明に不可欠だった2つの要素」を語った。
研究者としての原動力
私を医学の道に導いてくれた恩人は父親です。小さな町工場を営むエンジニアで、なかなかの男前でした。

父親は仕事中に怪我を負い、その治療に必要な輸血によって肝臓をわずらってしまいました。私が中学生ぐらいの時です。
父親の病状は日に日に重くなっていきました。当時は治療法が確立されていなかったのです。私はその父親の勧めもあって医学部に進み、1987年に研修医になりました。息子の私にできることは痛み止めの点滴を打つぐらいでした。それだけでも、とても嬉しそうにしていたのを憶えています。
残念ながら、父親は私が医者になった翌年の1988年に亡くなってしまいます。享年58、私が25歳のときです。父親の死は、医者になりたての私にとってあまりにも大きい衝撃でした。
父親のような、今の医学では治せない患者さんを将来治せるようにしたい──。
その思いを胸にもう一度大学院に入りなおして、イチから研究の基礎を学びました。
マラソンのような営み
亡くなった翌年の1989年。父親の命を奪った病気の原因が、アメリカにて判明しました。電子レントゲンで見ないと分からないような小さなウィルスです。今ではC型肝炎ウィルスと呼ばれています。
その後、世界中の研究室が努力を重ねた結果、「ハーボニー」と呼ばれる特効薬が完成しました。2014年にアメリカで販売が開始され、しばらくして日本でも発売に至りました。1日に1回、3ヵ月飲むと、99.5%の患者さんのC型肝炎ウィルスが消えてなくなる、本当に夢のような薬です。

およそ40年前は不治の病であったC型肝炎ウィルスが、研究が進むとハーボニーのように画期的な治療法ができ、今では治すことができる。まさにこれこそが、私たち研究者の目指していることです。
ただし、研究者の仕事はマラソンのように長い時間を要します。C型肝炎ウィルスが発見されたのが1989年、特効薬が完成したのが2014年ですから、25年かかっています。
四半世紀の歳月が長いわけではありません。研究にはたいてい20年から30年かかります。私たちは、マラソンの中でも超ぐーたらマラソンのような、時間のかかる仕事に一生懸命向かい合っているのです。
アメリカでめぐりあった偶然
私自身の話に戻します。私は博士号を取り、アメリカ西海岸で3年半ほど過ごしました。当時31歳にして、初の海外経験です。グラッドストーン研究所というところで、仮説を立て、実験にて検証する。そんな日々でした。
検証しようとしていた仮説の1つが、お世話になっていたトーマス・イネラリティ教授の「肝臓において、APOBEC1というたんぱく質がいっぱいになると、健康になる」というものです。
この仮説を端的に言えば、「脂質のコレステロールが作用すると動脈硬化になりにくくなる」ということになります。マウスを用いて検証していました。
どんな健康なマウスが生まれてくるのかと思っていたある朝。マウスの世話係の女性が血相を変えて、「マウスが妊娠している。その半分くらいが雄なんです」と言ってきました。そんなアホな、と。
さっそく何が起こったのかマウスを解剖したところ、肝臓が大きくなっていました。パンパンになっていて、遠目に見てゴツゴツしている。がんです。
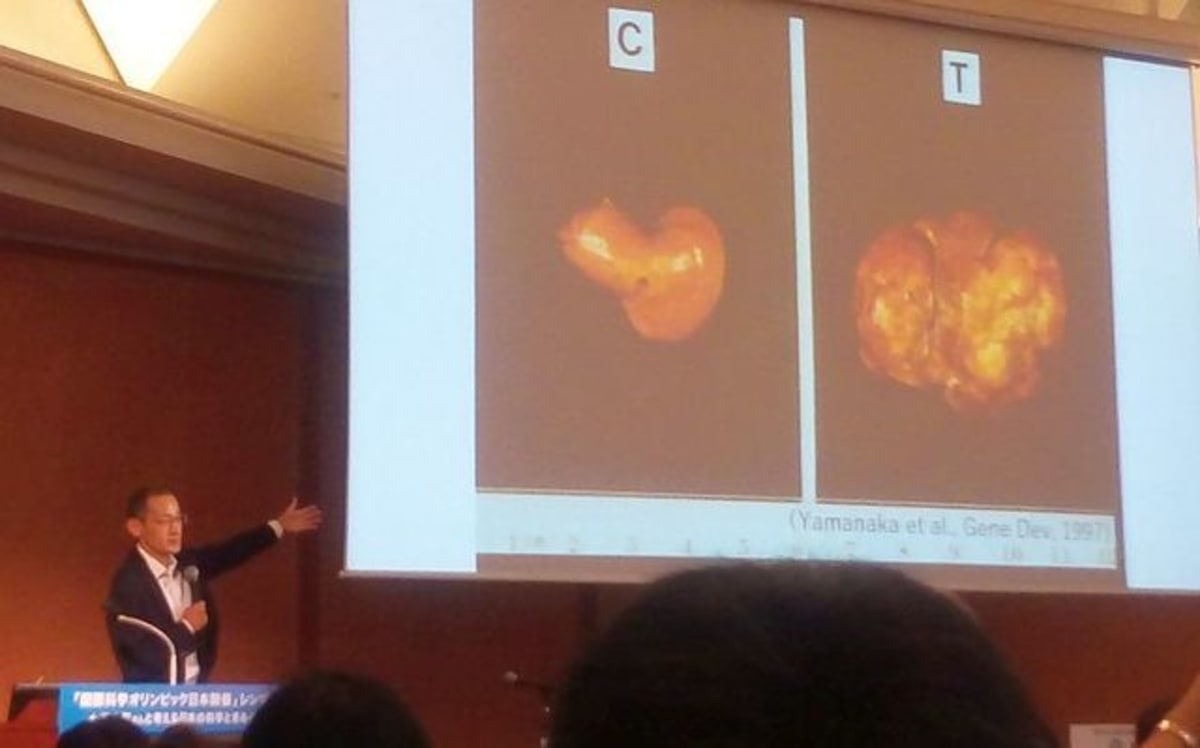
APOBEC1はマウスを健康にするどころか、がんを起こすらしい。イネマリティ教授の予想は完全に外れました。ですが、私はその偶然がもたらした結果にものすごく興奮しました。
それからは、「なぜこのAPOBEC1ががんを起こすか」という研究に一生懸命取り組んだのです。
研究の結果、がんの原因の1つである、「NAT1(N-アセチルトランスフェラーゼ1)」という新しい遺伝子を見つけました。この遺伝子の機能を調べていくと、ES細胞、いわゆる万能細胞において、NAT1遺伝子が重要な役割を果たしていると判明しました。
それまで、私はES細胞の研究に携わるとは夢にも思っていませんでした。ですが、動脈硬化の研究をしているつもりが、がんの研究に。がんの研究をしているつもりが、ES細胞の研究に。そんなふうに、どんどん方向が変わっていったのです。
そして、帰国後もES細胞の研究を続けました。その結果完成したのが、ES細胞にそっくりなiPS細胞(人工多能性幹細胞)です。

再生医療の扉を開く
iPS細胞はES細胞と同じ性質を持っています。違いは、作製過程における受精卵の使用有無にあります。
ES細胞と異なり、iPS細胞の作製には受精卵を用いません。iPS細胞は皆さん1人1人が持つ少数の遺伝子から作られます。しかも、皮膚や血液など簡単に採取できる遺伝子でいいのです。
現在、iPS細胞を用いた再生医療のトップを日本が走っています。特に、理化学研究所におられた高橋政代先生の貢献が大きいです。
高橋政代先生が携わったのが加齢黄斑変性。網膜の細胞が加齢に伴ってダメージを受け、視野機能が低下する病気です。高橋政代先生は駄目になってしまう細胞をiPS細胞から作り直し、それを患者さんに移植するという手術を5年前に実施しています。
そして、高橋政代先生に追いつき追い越せというように、たくさんの先生が日本、アメリカ、ヨーロッパで励んでいます。その一人が脳外科医の高橋淳先生です。高橋政代先生とはご夫婦になります。
高橋淳先生が携わったのがパーキンソン病。こちらも細胞の加齢が原因です。脳細胞が加齢で機能不全に陥り、全身の動きが振るわなくなる病気です。患者さんは寝たきりになりました。
ですが、対象の細胞をiPS細胞で作製することに成功し、治療の兆しが見えはじめました。現在、患者さんの脳に移植する臨床試験の最中です。
iPS細胞を活用することで、さまざまな細胞を大量に作り出すことができます。iPS細胞を患者さんに届けて、病気を克服させたい。その思いを心に留め、私たち研究者は再生医療と薬の開発の研究を進めています。
iPS細胞の「父母」
どうしてiPS細胞ができたのでしょうか。
最初は何とかして患者さんを治したい。父親を治したいという必要に駆られて、私は研究者になりました。
ただ、それだけでは絶対iPS細胞にはたどり着けません。
自分でも出会えると思っていなかった結果に偶然出会えたことが、iPS細胞につながったのです。
「必要は発明の母」であるとすれば、「偶然は発明の父」です。この両方が揃って、発明はできる。
特に、この偶然を大切にするということがすごく重要であると思います。

京都大学iPS細胞研究所所長
山中伸弥(やまなか・しんや)
1962年生まれ。大阪府東大阪市出身。87年神戸大学医学部卒業、国立大阪病院で整形外科の研修医に。93年大阪市立大学大学院医学研究科修了。米グラッドストーン研究所博士研究員、奈良先端科学技術大学院大学遺伝子教育研究センター教授などを経て、2004年から京都大学再生医科学研究所教授。10年4月から京大iPS細胞研究所所長。「成熟細胞が初期化され多能性をもつことの発見」により、12年のノーベル生理学・医学賞をジョン・ガードンと共同受賞した。
